نبیدو (Nebido) اولین تستوسترون تزریقی با اثر طولانی برای درمان هیپوگونادیسم مردانه میباشد.
نبیدو دارای ۱۰۰۰ میلی گرم تستوسترون آندکانوات در یک محلول روغنی ۴ میلی لیتری با فرمولاسیون نوآورانه که دارای پروفایل کینتیکی برتری است، میباشد.
پس از تزریق نبیدو، سطح تستوسترون در محدوده فیزیولوژیکی مناسب به مدت ۱۲ هفته باقی میماند. بنابراین، برای تستوسترون درمانی بلند مدت، شما در سال تنها نیازمند ۴ تزریق خواهید بود.
نبیدو باعث ایجاد افزایش یا کاهش شدید در سطح تستوسترون سرم نمیشود.
در تحقیقات بالینی مشخص شده است که سطح تستوسترون تنها پس از ۳ روز از تزریق نبیدو وارد سطح نرمال خود میشود.
نبیدو اثبات کرده که در زمینه درمان هیپوگونادیسم مردانه بسیار کارامد است :
- بهبود میل و عملکرد جنسی
- بهبود حالات خلقی
- افزایش قدرت عضلانی
- تغییر ترکیب بدنی (کاهش توده چربی، افزایش توده عضلانی)
تستوسترون مهم ترین هورمون جنسی در مردان بوده که توسط بیضهها تولید میشود. خود تستوسترون و همچنین متابولیتهای اصلی اش، دی هیدرو تستوسترون و استرادیول ، تاثیر زیادی روی بسیاری از عملکردهای فیزیکی و ذهنی مردان دارند.
این هورمون مستقیما روی ارگانهای بسیاری از جمله ارگانهای جنسی، استخوان، ماهیچه، بافتهای خونی، مغز، پوست و مو تاثیر دارد. اینکه تستوسترون روی هر کدام از این ارگانها چه میزان تاثیر گذاری دارد را میشود در انواع اختلالات ظاهر شده در اثر کمبود این هورمون در بدن مشاهده کرد. کمبود تستوسترون بالینی، یا هیپوگونادیسم مردانه، در هر سنی میتواند خود را نشان دهد.
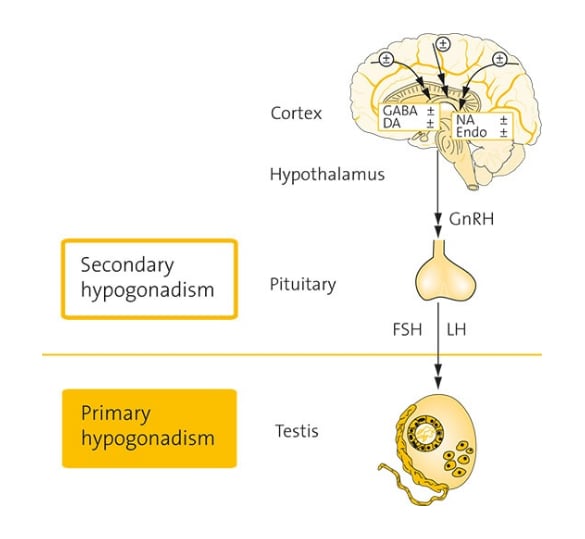
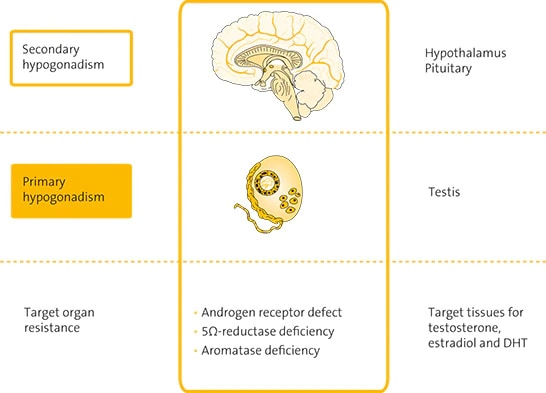
بر اساس تعریف ارائه شده از آن، هیپوگونادیسم به کمبود ترشح تستوسترون توسط بیضهها گفته میشود که دلایل مختلفی دارد :
هیپوگونادیسم میتواند ارثی یا اکتسابی یا مرتبط با هیپوتالاموس، غده هیپوفیز یا بیضهها باشد.
برای تشخیص هیپوگونادیسم، سن بیمار و علائم او میبایست مدنظر قرار داده شود :
۱ . در کودکان و نوجونان، کمبود آندروژن معمولا ریشه ژنتیکی یا ارثی دارد. تشخیص آن زمانی است که بلوغ به تاخیر افتاده یا اصلا بروز نمیکند.
۲ . هیپوگونادیسم در افراد بالغ جوان که پس از بلوغ بروز میکند معمولا اکتسابی است (ضربه به بیضه ها، اوریون، ریشه تراتوژنی یا ایجاد شده توسط غده هیپوفیز، هیپوتالاموس یا بیماریهای عمومی). از آنجایی که علائم این نوع هیپوگونادیسم به شکل موذیانه خود را نشان میدهند، بنابراین معمولا زود هنگام تشخیص داده نمیشود. گاهی اوقات حتی به وجود این بیماری پی برده نمیشود مگر زمانی که فرد برای ناباروری تحت بررسیهای پزشکی قرار بگیرد.
۳ . در مردان بالای ۴۰ سال، کمبود تستوسترون در اکثر موارد در نتیجه اختلال در عملکرد بیضهها و یا کنترل هیپوتالاموس-بیضه میباشد. فرایند و عواقب کمبود این هورمون در مردان به تدریج خود را نشان میدهد. از لحاظ بالینی، علائم حالت ناهمگن داشته و کمتر آنها را میتوان به هیپوگونادیسم ربط داد و به همین دلیل اغلب بلافاصله این علائم را نشانه کمبود تستوسترون تشخیص نمیدهند.
۴ . هیپوگونادیسم دیر رس (LOH) که به عنوان یک سندروم بالینی و بیوشیمیایی مرتبط با پیشروی سن تعریف شده و مشخصه آن علائم رایج و کمبود سطح تستوسترون سرم است که ممکن است روی کیفیت زندگی و عملکرد ارگان تاثیر منفی داشته باشد.
علائم هیپوگونادیسم بسیار زیاد بوده که چند مورد آن شامل موارد زیر است :
- کاهش میل جنسی، کاهش فعالیتهای جنسی و کاهش کیفیت و دفعات نعوظ
- خستگی، افسردگی، تحریک پذیری و کاهش احساس تندرستی
- کاهش عملکرد شناختی
- کاهش توده بدون چربی بدن از جمله کاهش حجم و قدرت عضلانی
- کاهش قدرت و انرژی
- افزایش چربیهای زیر پوستی و در مجموع افزایش توده چربی بدن
- سندروم متابولیک، مقاومت انسولینی و دیابت نوع ۲
- اختلالات خواب
- کاهش احساس مردانگی
- ناباروری مردانه
- تاخیر در بلوغ
- افزایش تعریق، پوست خشک و کم خونی
- کاهش تراکم مواد معدنی استخوانها که منجر به پوکی استخوان خواهد شد
هدف تستوسترون درمانی در مردان دچار هیپوگونادیسم بهبود یا معکوس کردن علائم ذکر شده از طریق بازیابی سطح تستوسترون سرم و متابولیتهای آن (دی هیدرو تستوسترون و استرادیول) میباشد. معقولترین روش جایگزینی از طریق استفاده از تستوسترون یا یک تستوسترون استر میباشد. انتخاب فرم دارویی مهم است زیرا درمان میبایست تضمین کننده بازگشت هورمون به محدوده فیزیولوژی نرمال باشد، از نوسانات شدید باید اجتناب شده و میبایست انطباق بالایی با وضعیت بیمار داشته باشد.
سبب شناسی
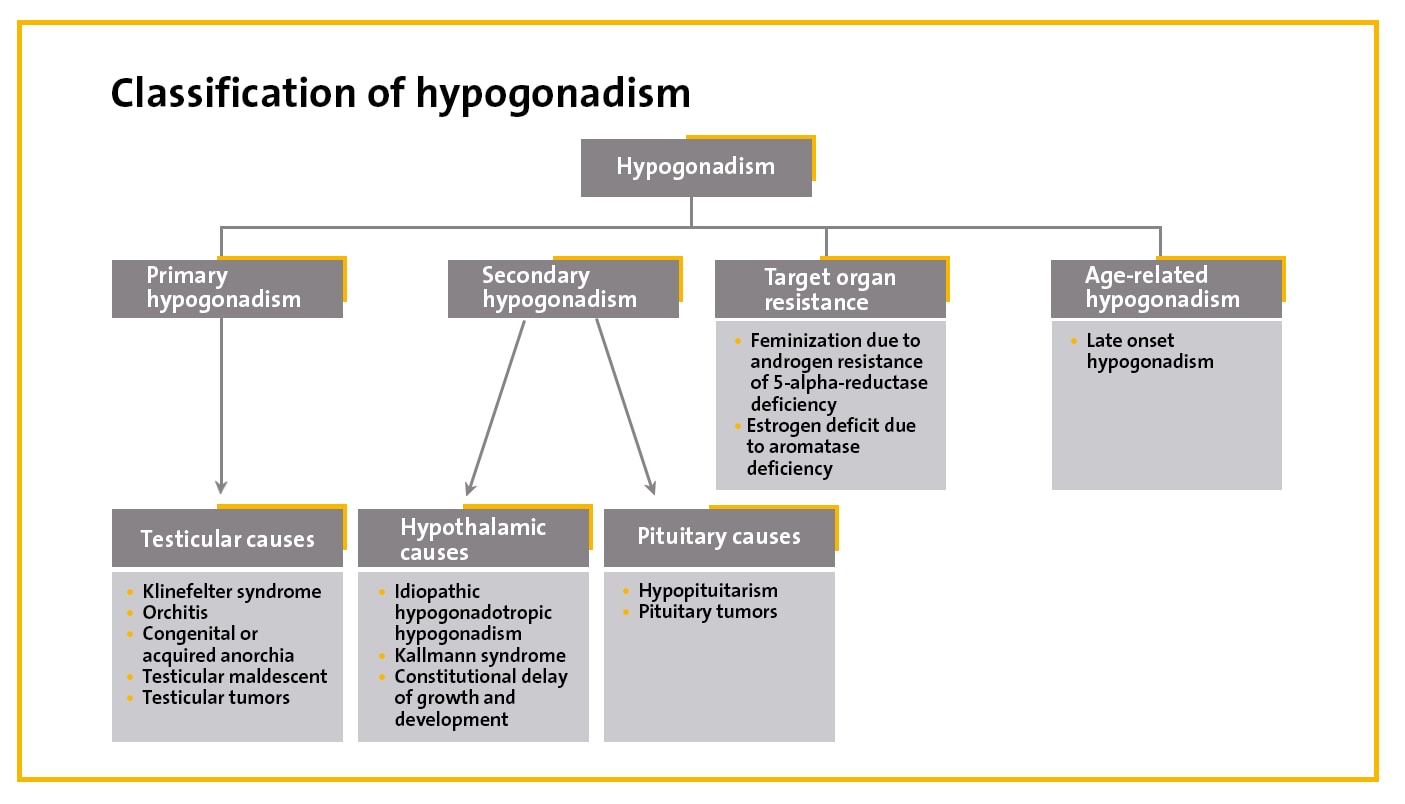
هیپوگونادیسم مردانه از طریق کمبود تولید تستوسترون تشخیص داده میشود که در نتیجه منجر به کمبود سطح غیر نرمال تستوسترون در گردش میشود. هیپوگونادیسم میتواند توسط چندین اختلال ایجاد شود که رایج ترین آنها شامل هیپوگونادیسم ایدیوپاتیک هیپوگونادوتروفیک، کم کاری هیپوفیز، سندرم کلاین فلتر و هیپوگونادیسم دیر رس میباشد.
هیپوگونادیسم ایدیوپاتیک هیپوگونادوتروفیک یک اختلال بنیادی در ترشح هورمون آزاد کننده گونادوتروپین (GnRH) میباشد. کم کاری هیپوفیز ممکن است در نتیجه بیماریهای مختلف هیپوفیز نظیر آدنوم یا ایسکمی در نتیجه رادیوتراپی، سو مصرف دارو، داروهایی نظیر سیتوستاتیک ها، داروهای قلب عروق، ادرار آورها، داروهای ضد فشار خون یا پس از جراحی باشد. سندروم کلاین فلتر یک نقص مادر زادی در تعداد کروموزومها میباشد. این بیماری به دلیل وجود یک یا چند کروموزوم ایکس اضافه ایجاد میشود. علائم سندروم کلاین فلتر تقریبا در کودکی قابل تشخیص نیست. اما هر از گاهی، پسران دارای این بیماری برای هیپوپلازی (رشد ناقص) اندام تناسلی و پاهای بلندتر ارجاع داده میشوند.
بسیاری از بیماریهای سیستمیک (نظیر دیابت، عفونتهای عمومی، سندروم متابولیک) با کمبود سطح تستوسترون همبستگی دارند. بنابراین، هیپوگونادیسم به عنوان یک نشانه اولیه میتواند در تشخیص زود هنگام بیماریهای زمینهای کمک کند. یکی دیگر از عوامل ایجاد هیپوگونادیسم مردانه کاهش طبیعی سطح تستوسترون سرم با افزایش سن میباشد، که ممکن است منجر به ایجاد وضعیت کمبود آندروژن شود.
فیزیولوژی و پاتوفیزیولوژی
تستوسترون مهم ترین استروئید تولیدی توسط بیضهها میباشد. در یک مرد بالغ، سلولهای لیدیگ در هر روز ۵-۷ میلی گرم تستوسترون تولید میکنند. از آنجایی که تستوسترون چربی دوست بوده، به راحتی از غشاء عبور کرده و سلولهای لیدیگ را طی فرایند انتشار ترک میکنند. در خون، ۹۸% تستوسترون در پیوند با پروتئینهای انتقال دهنده میباشد، و تنها ۲% آزاد بوده و در نتیجه از لحاظ بیولوژیکی فعال هستند.
حدودا ۶۰% تستوسترون در گردش در پیوند شدید با SHBG میباشد، و ۳۸% در پیوند در نه چندان قوی آلبومین میباشد. SHBG تمایل بیشتری در پیوند با تستوسترون نسبت به استرادیول دارد. در نتیجه، افزایش تولید SHBG توسط کبد باعث تغییر در نسبت تستوسترون به استرادیول شده که این امر مقدار تستوسترون آزاد را کاهش میدهد.
چندین مورد از شواهد نشان میدهند که زمان افزایش نیاز به تستوسترون، نه تنها تستوسترون آزاد بلکه تستوسترون متصل با آلبومین نیز برای بافتها در دسترس خواهند بود. بنابراین، به تستوسترونی که در پیوند با SHBG نباشد، “ تستوسترون قابل جذب “ گفته میشود. تستوسترون آزاد باعث بروز تاثیرات آندروژنیک میشود، که این امر از طریق تحریک گیرندههای آندروژن محقق میشود، که عضوی از خانواده بزرگ گیرندههای هستهای میباشند. اثر تستوسترون نیز همچنین خود از طریق تبدیل به متابولیتهای فعال، نظیر دی هیدرو تستوسترون، محقق میشود.
به هر حال، مرور خلاصه ای از اثرات بیولوژیکی آندروژنها نشان میدهد که عواقب کمبود تستوسترون جدی بوده، و در برخی موارد خطرناک و ناتوان کننده میباشد، و ممکن است فرد از طریق تستوسترون درمانی سود ببرد.
اثرات بیولوژیکی آندروژن ها
بافت هدف : بافتهای تولید مثلی
اثر بیولوژیکی : تحریک تمایز پیش از تولد و تکمیل بلوغ بیضه، آلات تناسلی، اپیدیدیم، کیسه منی و پروستات. اما این تاثیر در افراد بالغ، شامل حفظ این بافت ها، تعدیل عملکرد مرکزی و محیطی نعوظ، آغاز و حفظ اسپرماتوژنز میشود.
بافت هدف : عملکرد جنسی و رفتار
اثر بیولوژیکی : نقش کلیدی در تحریک و حفظ عملکرد جنسی مردان. در مردان هیپوگونادال، تستوسترون باعث افزایش علاقه فرد در فعالیتهای جنسی میشود، در حالی که کاهش سطح تستوسترون به حد بسیار پایین در مردان جوان نرمال میتواند باعث کاهش میل جنسی، رویاهای جنسی و نعوظ های خود جوش شود. در نخستی سانان غیر آدمیزاد، پرخاشگری مستقیما با سطح تستوسترون سرم همبستگی دارند، در حالی که در انسانها این همبستگی کمتر است.
بافت هدف : ماهیچه
اثر بیولوژیکی : آندروژنها باعث افزایش بالانس نیتروژن، افزایش توده بدون چربی و احتمالا افزایش وزن بدن شود. تستوسترون باعث افزایش سایز سلولهای ماهیچه ای با تاثیر اندک روی تعداد آنها میباشد.
بافت هدف : پوست و مو
اثر بیولوژیکی : افزایش تولید سبوم، با احتمال بروز آکنه، الگوی مردانه ریزش مو.
بافت هدف : کبد
اثر بیولوژیکی : افزایش سنتز فاکتورهای منعقد کننده، هپاتیک تریگلیسیرید لیپاز، اسید سیالیک، آلفا ۱ آنتیتریپسین و هاپتوگلوبین. کاهش تولید SHBG، دیگر هورمونهای متصل شونده به پروتئین ها، ترانسفرین و فیبرینوژن.
بافت هدف : لیپید
اثر بیولوژیکی : آندروژنها ممکن است باعث کاهش سطح کلسترول HDL در پلاسما در پسران نوجوان دچار تاخیر در بلوغ و در مردان هیپوگونادال شوند.
بافت هدف : استخوان
اثر بیولوژیکی : هیپوگونادیسم یک عامل افزایش دهنده احتمال بروز پوکی استخوان میباشد. آندروژنها میتوانند به بهبود تراکم مواد معدنی در استخوانهای مردان هیپوگونادال کمک کنند.
علائم و نشانههای هیپوگونادیسم
علائم جنسی :
۱ . کاهش میل جنسی
۲ . اختلال نعوظ
۳ . سختی در رسیدن به ارگاسم
۴ . کاهش شدت حس ارگاسم
۵ . کاهش حس جنسی در آلت
دیگر علائم :
۶ . کاهش انرژی، حس سر زندگی و تندرستی
۷ . افزایش خستگی
۸ . حس افسردگی
۹ . اختلالات شناختی
۱۰ . کاهش حجم عضلانی و قدرت
۱۱ . کاهش تراکم استخونی
۱۲ . کم خونی
تشخیص هیپوگونادیسم
فقدان نشانگرهای بالینی و بیوشیمیایی باعث شده تا تشخیص هیپوگونادیسم سخت شود و همیشه همبستگیهای شفاف بالینی به راحتی تشخیص داده نمیشوند. با استفاده از تعریف هیپوگونادیسم به عنوان حالتی از کمبود تستوسترون، قابل اتکاترین پارامتر بیوشیمیایی میتواند تعیین سطح تستوسترون آزاد یا قابل جذب باشد. روشهای تشخیص در این زمینه (دیالیز تعادلی در دمای ۳۷ درجه سانتیگراد برای رسوب سولفات آمونیوم برای تشخیص تستوسترون قابل جذب) وقت گیر هستند و در آزمایشگاههای معمولی یافت نمیشوند. اما به هر حال، میزان تستوسترون آزاد را میتوان بر اساس میزان تستوسترون و پروتئین کل (آلبومین) و SHBG تعیین کرد.
بر اساس توصیههای انجمن بین المللی آندرولوژی (ISA)، انجمن اروپایی اورولوژی (EAU) و انجمن (ISSAM) سطح تستوسترون کل و SHBG را میتوان بین ساعات ۷ تا ۱۱ صبح به دلیل ریتم شبانه روزی تولید تستوسترون توسط بیضهها تشخیص داد. پذیرفته شده ترین پارامترها برای تشخیص هیپوگونادیسم مردانه شامل اندازه گیری میزان تستوسترول کل و تستوسترون آزاد میباشد. اگر سطح تستوسترون پایین یا در محدوده پایین تر رنج تعیین شده برای مردان بالغ جوان باشد، بنابراین توصیه میشود تا آزمایش دوم تستوسترون همراه ارزیابی سطح LH سرم و پرولاکتین انجام شود تا هرگونه عامل دیگر سطح پایین تستوسترون تشخیص داده شود. علائم بالینی هیپوگونادیسم در مردان مسن تر ممکن است کمتر قابل تشخیص باشد که این امر به دلیل دیگر تغییرات مرتبط با افزایش سن میباشد.
اما چیزی که در این میان جدال برانگیز است، تعریف بیوشیمیایی کمبود سطح تستوسترون میباشد. رنج نرمال برای تستوسترون سرم در مردان چیزی بین ۱۲-۳۵ نانومول بر لیتر تعریف شده است. برای مثال، میانگین سطح تستوسترول کل (تعیین شده توسط طیف سنجی جرمی) ۷۲۴ نانوگرم بر دسی لیتر (۲۵.۱ نانومول بر لیتر) در مردان سالم غیر چاق بین ۱۹ تا ۴۰ سال میباشد. بسته به نوع تستی که آزمایشگاه از آن استفاده میکند، در این محدوده تغییراتی جزئی ممکن است به وجود آید. رنج ذکر شده توسط آزمایشگاهها برای مردان بالغ میباشد و رنج نرمال برای گروههای سنی مختلف مدنظر قرار داده نمیشود. هیچ توضیحی در این رنجها مبنی بر میزان سطح میانگین برای هر گروه سنی خاص وجود ندارد.
آخرین توصیهها در زمینه تحقیقات، درمان و نظارت بر هیپوگونادیسم دیر رس در مردان از این قرار است که اگر سطح تستوسترون کل بالاتر از ۱۲ نانومول بر لیتر (۳۴۶ نانوگرم بر دسی لیتر) یا سطح تستوسترون آزاد بالاتر از ۲۵۰ پیکومول بر لیتر (۷۲ پیکوگرم بر میلی لیتر) باشد، نیازی به تستوسترون درمانی نیست. سطح تستوسترون کل بین ۸ تا ۱۲ نانومول بر لیتر یا سطح تستوسترون آزاد بین ۱۸۰ تا ۲۵۰ پیکومول بر لیتر به عنوان مرز هیپوگونادیسم شناخته میشوند. در این بیماران تستوسترون درمانی میتواند مدنظر قرار بگیرد.
تستوسترون درمانی
چندین فراورده حاوی تستوسترون یا تستوسترون استرها برای درمان هیپوگونادیسم مردانه موجود میباشد. نیمه عمر تستوسترون طبیعی بسیار کوتاه بوده و چیزی بین ۱۰ تا ۲۰ دقیقه میباشد. به علاوه، مصرف خوراکی تستوسترون آن افزایش سطح بالینی مدنظر را به همراه ندارد. بنابراین، میبایست از تستوسترون اصلاح شده شیمیایی و دیگر روشهای مصرف استفاده کرد.
روشهای مصرف محصولات تبلیغی مورد استفاده در تستوسترون درمانی شامل مصرف خوراکی، زیر زبانی، پچها و ژلهای ترنسدرمال، ایمپلنت زیر پوستی و تزریق درون ماهیچه ای میشود.
در بیماران دچار هیپوگونادیسم، تزریق درون ماهیچه ای تستوسترون انانتات، هر ۲-۳ هفته، همچنان فرم استاندارد تستوسترون درمانی در اکثر کشورها میباشد. علاوه بر دردسر مراجعه مکرر به مطب پزشک، بیماران در مورد تغییر در حالات خلقی، عملکرد جنسی و ظرفیت فیزیکی به دلیل نوسانات کوتاه مدت تستوسترون سرم حاصل از تزریق تستوسترون انانتات شاکی بودهاند.
فارماکوکینتیک تستوسترون سیپیونات هم قابل مقایسه با تستوسترون انانتات میباشد، در حالی که تستوسترون پروپیونات به شکل قابل ملاحظه ای دارای دوره تاثیر کوتاه تری بوده و میبایست در هفته دو تا سه مرتبه تزریق شود.
در میان تستوسترون استر ها، تستوسترون آندکانوات تنها استر خوراکی موجود در بازار میباشد. فراوردههای تستوسترون آندکانوات خوراکی از اواخر دهه ۷۰ میلادی موجود شده است. یک دوز تستوسترون آندکانوات خوراکی دارای ۴۰ میلی گرم تستوسترون در روغن کرچک میباشد. به دلیل نیمه عمر کوتاه ۱.۶ ساعته، تا سه دوز در روز برای حفظ سطح تستوسترون در محدوده مناسب مورد نیاز است. پس از مصرف، تستوسترون آندکانوات از طریق سیستم لنفاوی جذب میشود. برای تحقق این امر، دوزها میبایست همراه یک وعده غذایی حاوی مقدار مشخصی چربی مصرف شود. نرخ جذب در هر شخص متفاوت بوده، و تعیین دقیق سطح تستوسترون سرم پس از مصرف دشوار میباشد.
پچهای ترنسدرمال حاوی تستوسترون نیز برای استعمال در نواحی شکم، پشت، ران ها، بازو و کیسه بیضه موجود میباشند. اگرچه پچهای ترنسدرمال میتوانند از لحاظ فیزیولوژیکی سطح تستوسترون را به شکل خوبی به محدوده مناسب برسانند، اما احتمال ایجاد تحریک پذیری و حساسیت پوستی نیز وجود دارد. پچهای مخصوص کیسه بیضه سطح بالایی دی هیدرو تستوسترون ایجاد میکنند، که عواقب طولانی مدت آن هنوز نامعلوم است. به علاوه، لزوم شیو کردن کیسه بیضه به طور مداوم از رضایت بیمار میکاهد. اگرچه پچهای مخصوص دیگر نقاط بدن این معایب را ندارند، اما از منظر آرایشی و زیبایی غیر جذاب بوده و استفاده از آنها خوشایند نیست.
ژل حاوی ۱% تستوسترون برای استعمال ترنسدرمال در سال ۲۰۰۰ موجود شد. استعمال روزانه ۵-۱۰ گرم از این ژل در نواحی بازو، سرشانه یا شکم میتواند سطح تستوسترون سرم را وارد محدوده نرمال کند. مقبولیت این ژل بین بیماران بالا میباشد. اما به هر حال، ریسک انتقال ژل بر اثر تماس پوستی بیمار با دیگر افراد وجود دارد، مگر اینکه پیشگیریهای لازم انجام شود.
در سیستم دلیوری بوکال، تستوسترون از طریق یک محصول قرص مانند در تماس با سطح لثه جذب میشود. در این حالت تستوسترون از طریق لثه جذب جریان خون شده و مستقیما وارد بزرگ سیاه رگ زبرین شده، و از این طریق دستگاه گوارش و کبد از معادله خارج میشوند. با این روش مصرف، فرد نیازمند روزانه ۲ دوز میباشند تا سطح تستوسترون سرم به رنج نرمال برسد. بیماران اغلب گزارش عدم چسبندگی قرص به لثه از طریق سیستم بوکال را میدهند.
یک روش دیگر ایمپلنت زیر پوستی تستوسترون به مدت شش ماه (۸۰۰ میلی گرم تستوسترون) میباشد که راحتی را به شما ارائه داده و تنها در سال نیازمند ۲ ایمپلنت بدون نوسانات شدید در سطح تستوسترون سرم هستید. اما به هر حال، احتمال عفونت و بیرون زدگی ایمپلنت نیز وجود دارد که در واقع ۱۰% بیمارانی که از این روش استفاده میکنند، دچار آن میشوند. در یک تحقیق کراس اور روی مردان دچار کمبود آندروژن توصیه کرده است که ایمپلنت زیر پوستی تستوسترون و نبیدو از لحاظ اثر گذاری قابل مقایسه هستند، و بیماران بیشتر نبیدو را عمدتا به دلیل راحتی مصرف ترجیح میدهند.
نبیدو به منظور بهبود تحمل پذیری فرایند تستوسترون درمانی و مهیا کردن گزینه ای راحت برای درمان بلند مدت توسعه داده شده است. فرمولاسیون نبیدو به گونه ای است که بازه زمانی بین هر تزریق تقریبا ۵ برابر شده است. به عبارتی، ۲-۳ هفته فاصله بین هر تزریق برای تستوسترون انانتات (۱۷ تا ۲۶ تزریق در سال)، به ۱۰ تا ۱۴ هفته فاصله برای نبیدو (تنها ۴ تزریق در سال) ارتقا یافته است. به علاوه، نبیدو سطح تستوسترون را در محدوده فیزیولوژیکی حفظ کرده و از نوسانات شدید غیر فیزیولوژیکی پیشگیری میکند. نبیدو همچنین نشان داده است که میتواند سطح بالاتری از تستوسترون کل، تستوسترون آزاد و تستوسترون قابل جذب نسبت به ۴ هفته تزریق تستوسترون سیپیونات و تسترون استرهای ترکیبی در مردان دچار هیپوگونادیسم ایجاد کند. این ویژگیهای نبیدو به شکل قابل توجهی تحمل پذیری و راحتی فرایند درمان را بهبود بخشیده است. بر خلاف ژلهای ترنس درمال و استرهای با نیمه عمر کم که باعث نارضایتی بیماران شدهاند، نبیدو ممکن است میزان رضایت از فرایند درمان را بهبود بخشد که مهم ترین جنبه در نتیجه گیری حداکثری از فرایند درمان طولانی مدت است.

ممنون ازمطلب عالیتون
خیلی وقت بود مطلب نگذاشته بودید
عالی و کامل 🙏